肝機能障害リスク状態(看護計画)
肝機能障害リスク状態(看護計画)
いつもご覧いただきありがとうございます。
今回は「肝機能障害リスク」について取り上げていきます。
肝臓は沈黙の臓器と言われるように、肝臓に障害をきたしていても症状が出にくいといわれています。
患者さん目線から見ると、風邪のような症状から発見されることもあります。
スタッフ目線から見ると、皮膚のかゆみだったり、腹水だったり、黄疸だったりといった症状が発見されることが多いでしょう。
この「肝機能障害」とはどのような状態でしょうか?
一般的には、肝機能を表す血液データで異常値が出たところから「肝機能障害」とされています。
肝機能は主に「合成」「解毒・代謝」を担っています。一言に代謝といっても、ホルモン代謝、糖代謝、ビリルビン代謝と複数の機能を担っています。
そんな肝臓の機能に悪影響を与える因子も複数存在します。アルコール、薬剤、肥満、代謝異常、感染症などによるダメージがあげられます。
ちょっとやそっとでは音を上げない肝臓ですが、いろいろな役割を担ってくれる大切な臓器です。
そんな臓器について、学習していきましょう。
まずは解剖生理(形態機能)からおさらいしましょう。
お急ぎの方は下のジャンプより目的位置に移動してください。
1.肝臓の解剖生理
1)肝臓の解剖
・肝臓は人体内の実質臓器の最大で、1.2~1.5kgである。体重の2%に相当する。
・腹腔の右上部に位置する(右季肋部)
・肝臓は流入血管2本と流出血管1本がある。血流量は心拍出量の25%で、1分間に1.5L流入する。
食後30分間で血流量は50%増加し、運動時には反対に減少する。
・流入血管:
①門脈:胃腸からの栄養素を含んだ血液で、流入量の70%を占める
②肝動脈:酸素を含む動脈血で、肝臓を栄養する血管。流入量の30%を占める。
・流出血管:
肝静脈:上の①②が次の経路をたどって下大静脈へ注ぐ。
「①②→グリソン鞘→類洞(肝臓の毛細血管)→中心静脈→肝静脈→下大静脈」
・グリコーゲンを貯蔵している。(100g程度)
2)肝臓の機能
(1)合成(2)解毒(3)感染予防がある
(1)合成
①アルブミン
②血液凝固因子
③アミノ酸
④アンモニア→尿素 ※1
⑤コレステロール
⑥糖 ※2
⑦ヘモグロビン→間接ビリルビン→直接ビリルビン ※3
⑧ビタミン
⑨ホルモン
⑩胆汁酸 ※4
※1 アンモニア代謝
アンモニアは腸管で腸内細菌により合成される。門脈経由で肝臓に移行し、肝臓で尿素サイクルにより尿素となる。
アンモニアの原料となるのは、食事によるたんぱく質摂取、血中グルタミン分解、タンパク異化亢進時のアミノ酸増加である。
※2 糖代謝
・血中の血糖値が上昇すると、筋・肝臓組織でグルコースを取り込みグリコーゲンとし、血糖値を下げる。
・血糖値が低下するとグリコーゲンを分解して血糖値を上げる。
・糖新生:血糖値が低下するとグリコーゲン以外のもの(アミノ酸・乳酸・ピルビン酸)からグルコースを合成する
※3 ビリルビン代謝
古くなった赤血球が網状組織(肝臓・脾臓)で壊され間接ビリルビンとなり血中へ放出される。間接ビリルビンは非水溶性のため、アルブミンと結合して血中を移動し、肝臓に入る。
肝臓に入った間接ビリルビンは、幹細胞でグルクロン酸抱合を受けて水様性の直接ビリルビンとなる。直接ビリルビンは胆汁の一成分として胆管から腸管へ分泌され、その後は腸内細菌によりさらにウロビリノーゲンとなる。
ウロビリノーゲンは便と一緒に体外から排出される(一部はまた腸から再吸収される)
※4 胆汁酸
コレステロールは肝臓内で胆汁酸となる。胆汁酸は胆汁と一緒に腸へ分泌される。
腸に入った後、脂肪の消化吸収(脂肪をミセル化して、吸収されやすい形にする)を助けたり、胆汁分泌を促す(催胆作用)役割がある。
胆汁酸はこうして腸での役目を終えると、再度、回腸から吸収されて肝臓に戻る。
(2)解毒・排泄
①薬
②毒物
③アルコール
①~③の分解・解毒・排泄
※胆管内に排泄された薬物は「便」から排泄される
※水様性のものに解毒されて類洞を経由して血管へ流されたものは「尿」から排泄される
(3)感染予防
クッパー細胞による貪食
2.肝臓の検査
お急ぎの方は下のジャンプより目的位置に移動してください。
1)血液検査
(1)肝細胞壊死を反映して高値を示す:※特にAST、ALT、LDが重要
①AST(基準値:10~35U/L)(半減期:5~20時間)アミノ酸返還酵素(トランスアミナーゼ)
②ALT(基準値:5~30U/L)(半減期:40~50時間)アミノ酸返還酵素
※健常者はAST>ALT。ASTはALTの2~3倍あるのが普通。そのバランスが崩れているときは何かがあるとき。
※バランスが崩れASTの割合が多くなっているときはアルコール性肝障害を疑う
※バランスが崩れALTの割合が多くなっているときは、ウィルス性慢性肝炎、非アルコール性肝障害(脂肪肝)、急性肝炎の回復期(ALTの方が半減期が長いため回復期にAST>ALTからAST<ALTとなる) ※ASTは肝細胞以外にも、赤血球や筋肉の障害が起きても逸脱し高値となる。ほかの指標と合わせてみていく。
③LD(基準値:150~220U/L)乳酸脱水素酵素 ※LDは心筋、赤血球、肺、白血球、肝臓、骨格筋に広く分布するため、それらで障害が起きても逸脱して高値となる。。
・
④D-BIL(基準値:0.3~0.4mg/dl以下) ※肝細胞内で間接ビリルビンが直接ビリルビンへと変わり、胆管へ排泄される。 肝細胞が壊死することで、排泄が障害されると、血清の直接ビリルビンが上昇する。
⑤血清鉄(男性基準値:60~200μg/dl)(女性基準値:40~180μg/dl)
⑥フェリチン(男性基準値:30~300ng/ml)(女性基準値:10~210ng/ml)
(2)肝細胞の合成機能障害を反映して低値を示す:
①Alb(基準値:4~5g/dl以下)
②凝固因子(PT基準値:10~12秒、PT-INR基準値:0.9~1.1、APTT基準値:30~40秒) ※Ⅲ、Ⅳ以外の凝固因子はすべて肝細胞で合成される。 ※合成ができなくなりPT時間延長する。
③ChE(基準値:200~450U/l以下)コリンエステラーゼ ※肝細胞で合成され、血中に分泌される。 ④トランスフェリン(基準値:男性190~300mg/dl、女性200~340mg/dl)
※肝、リンパ節で合成される鉄結合性糖タンパク質。肝機能障害で低下。
(3)肝細胞の線維化を反映して高値を示す:
①ヒアルロン酸
②Ⅳ型コラーゲン、Ⅲ型プロコラーゲンペプチド
(4)肝障害に伴う血清タンパク成分の変化を反映して高値を示すもの
①γグロブリン
・IgG(基準値:800~1700mg/dl)自己免疫性肝炎で高値
・IgM(基準値:30~200mg/dl)原発性胆汁性胆管炎で高値
・IgA(基準値:100~400mg/dl)アルコール性肝炎で高値
(5)胆汁うっ滞を反映して高値を示す:
①ALP(基準値:100~350U/L)アルカリフォスファターゼ ※うっ滞性肝障害で高値。胆道系酵素の一つ
②γ-GTP(基準値:男性10~50U/L、女性10~30U/L) ※胆汁分泌障害で上昇する。胆道系酵素の一つ
③D-Bil
④胆汁酸 ⑤Chol
(6)その他:
①ICG試験 インドシアニングリーン試験
・ICG試験とは、有効肝血流量を図る指標。
ICGは毒性の低い色素。
ICGを静注し、一定時間後に血中のICG色素量を測定する。
ICGは血中を血漿タンパク質と結合して肝臓に運ばれ、
肝細胞に取り込まれたのち、胆汁中にそのままの形で排泄される。
・肝血流量、肝細胞のICG摂取能、胆汁へのICG排泄能を推測できる。
・基準値:10%以下 ・ビリルビンも血中のリポタンパクと結合する。
ビリルビンが高値の場合には、リポタンパクと結合して移動するICGと競合してしまうため、
正確な検査ができない。
急性肝炎や閉塞性黄疸のある場合にはICG試験は適応ではない。Bil=3.0mg/dl以上で適応外となる。
②アシアロシンチグラフィ
肝細胞膜表面にあるタンパク受容体にアプローチし、
肝臓の集積能や予備能を測定できる検査。
ICG検査に代わる新たな手法として注目される。
SPECT(放射性医薬品を使用して、試薬が集まる場所を特定する検査)と
併用して肝機能の測定も可能。
③腫瘍マーカー
・AFP(基準値:20ng/dl以下)
肝細胞癌、その他の肝がん、胃がん、肺がんで上昇
・AFP-L3(基準値:10%以下) 肝細胞癌で上昇
・PIVKA‐Ⅱ(40mAU/ml以下) 肝細胞癌、ビタミンK欠乏、ワルファリン投与で上昇
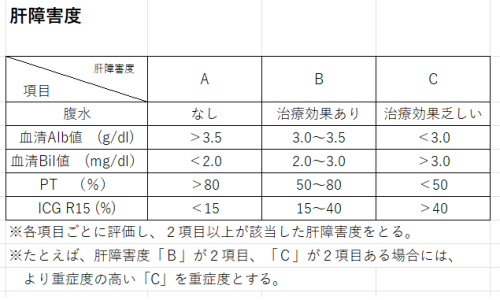
(7)血液検査で分かる肝障害度
2)画像検査
肝臓疾患において、画像診断は、スクリーニング、確定診断、重症度判定に用いられる。造影剤を使用した画像検査は腫瘤性病変の鑑別に有用。
①超音波検査(US)
・肝臓の大きさ、肝表面、辺縁の性状、内部エコー、脈管・血流を観察する
②CT
・エコーでは見られない横隔膜直下が評価できる。
③MRI
・肝臓特異性造影剤Gd-EOB-DTPAは腫瘤性病変の検出能力が最も高い。
・胆道系の検査も可能
3)その他の検査
①肝生検: 慢性肝炎における重症度判定や治療方針の決定、治療前後の効果判定などに用いられる極めて重要な検査である。検査に伴う危険性もあるため、施行する場合は超音波で肝内での血管走行を把握し、経皮的に行う。
※腹水・出血傾向の患者は検査の禁忌に該当するため、検査できない。
※急性肝炎のうち、血清額検査で診断が確定しないもの、また慢性肝炎への移行が疑われるもので、炎症反応と線維化を評価する目的で行われる。
※慢性肝障害のうち、自己免疫性肝炎、肝結核、サルコイドーシスなどの特殊な疾患の鑑別を目的としても行われる。
※A/B型急性肝炎は慢性化のリスクが少ないため肝生検の適応とならない場合が多い。
※肝腫瘍に対しては、特殊な場合(炎症性偽腫瘍、原発不明の転移性腫瘍)に肝生検を行う。
3.肝機能障害をきたす疾患
お急ぎの方は下のジャンプより目的位置に移動してください。
1)肝臓の疾患
(1)ウィルスによるもの
①肝炎ウィルス
・A・E型は経口感染(不衛生な水、生の食品):
症状は発熱・腹痛・嘔吐・黄疸・褐色尿
・B型は血液・体液感染。
慢性化することがあり、さらにそのうちの20~30%は肝硬変や肝がんへ移行。
治療は、インターフェロン、核酸アナログ(抗B型肝炎ウィルス薬)
・C型は血液・体液感染。55~85%が慢性化し、うちの15~30%が肝硬変へ移行。
治療は抗ウィルス薬投与
②EBウィルス
・若年成人(20~30代)に多く、発熱・リンパ腫大をきたし、血清ではIgM型抗VCA抗体(+)となる。
③サイトメガロウイルス
・乳幼児、免疫抑制薬治療中の成人に多く、発熱・咽頭痛・リンパ腫大をきたし、血清ではIgM型抗VCA抗体(+)となる。
(2)非ウィルス性
①アルコール性肝炎
②非アルコール性肝疾患(NASH/NAFLD)
・アルコールやウィルス以外の原因による脂肪肝のことを言う。
・肥満・高血圧・糖尿病と関連があり、近年増加傾向。
・これによる肝臓の炎症が持続すると、肝硬変や肝がんへ移行。
③自己免疫性肝炎
④薬剤性肝障害
・原因: 抗菌薬、消炎鎮痛剤、抗腫瘍薬、健康食品に多い
・薬剤による一時的中毒:アセトアミノフェン、ステロイド、メトトレキサート、Lアスパラキナーゼによる中毒
・アレルギー反応によるもの:抗菌薬、すべての薬剤
・代謝異常によるもの:シクロスポリン、イソニアジド
※日本ではアレルギー反応によるものが多い。
・症状 症状が乏しく、検査で発見されることが多い。
倦怠感、発熱、掻痒、発疹、ときに黄疸
・治療 治療は、原因薬物中止、安静、低脂肪食。 肝細胞の安定化のためにグリチルリチン酸(強力ネオミノファーゲンシー)やステロイド 胆汁うっ滞の改善にウルソデオキシコール酸
⑤急性肝不全(劇症肝炎)
・概念:正常だった肝臓が、急激(初発から8週間以内)に高度肝障害(PT=40%以下あるいはINR=1.5以上)をきたしたもの。
・生存率50%。特に亜急性型は生存率10~20%とさらに低くなる。
・原因:
・ウィルス性肝炎による劇症化が最多で30%(うちB型ウィルスが多くを占める)
・自己免疫性肝炎10%
・薬物性肝障害15%
・原因不明25%
・上記以外は循環障害、熱中症、術後肝障害などがある
・症状:肝不全、意識障害
・治療:
・肝臓および全身管理
・輸液(アミノ酸を含まないブドウ糖液)
・肝性脳症対策(ラクツロースなど)
・脳浮腫対策(マンニトール、グリセロール)
・人工肝補助:血液透析、血漿交換
・ウィルスの場合:抗ウィルス薬、インターフェロン
・自己免疫性肝炎の場合:ステロイド
・肝細胞壊死抑制:抗凝固療法、ステロイドパルス療法
・肝移植
⑥肝硬変
・概念:あらゆる慢性進行性肝疾患の終末像であり、肝臓全体にわたり偽小葉がびまん性に形成された不可逆的な状態。
・原因:
・肝炎ウィルス性75%:うちC型は55%、B型は12%、B型とC型の混合感染は1%
・アルコール性18% ・NASH(非アルコール性脂肪肝)
・胆汁うっ滞性3%
・自己免疫性2%
・機能的分類
・代償期:非代償期の症状が見られない
・非代償期:黄疸、浮腫、漏出性腹水、出血傾向、肝性脳症などの症状がみられる
・治療:進行抑制、発がん予防、合併症予防を行う。根治治療は肝移植のみ。
・代償期:肝炎治療、食事療法(適切カロリー、適切タンパク質)、
肝庇護剤(ウルソデオキシコール酸)
・非代償期:
・浮腫・腹水治療:
・塩分制限(5g/日以下)、飲水制限
・血漿タンパク補充(アルブミン製剤)
・利尿剤
・消化管出血があれば消化管出血治療
・肝性脳症に対する治療
・肝移植
⑦肝がん
・分類:肝細胞癌95%、肝内胆管癌4% ・肝細胞癌
・原因:
・背景に肝硬変があったケースが65%、劇症肝炎も含め、慢性肝疾患が80%を占める。
・HCV60%、HBV15%
・非アルコール性脂肪肝からの発癌も増えている。
・症状:
・全身倦怠感、右季肋部痛、黄疸、腹水、発熱、腹痛
・腫瘍随伴症候群をきたすと、低血糖、高コレステロール血漿、高Ca血症、赤血球増多症、血小板上昇
・治療:
・手術、アブレーション、TAE、肝移植、化学療法、放射線療法
2)肝臓以外の疾患
①胆管炎
②胆石症
③胆管がん
4.「肝機能障害リスク状態」看護計画の対象
1)肝機能障害につながる要因がある
薬剤:抗菌薬、消炎鎮痛剤、抗腫瘍薬、健康食品に多い
脂肪肝、肥満、糖代謝異常
アルコール多飲
2)血液検査での異常値
(1)肝細胞壊死を反映して高値を示す:
※特にAST、ALT、LDが重要
①AST(基準値:10~35U/L)(半減期:5~20時間)アミノ酸返還酵素(トランスアミナーゼ)
②ALT(基準値:5~30U/L)(半減期:40~50時間)アミノ酸返還酵素
③LD(基準値:150~220U/L)乳酸脱水素酵素
④D-BIL(基準値:0.3~0.4mg/dl以下)
⑤血清鉄(男性基準値:60~200μg/dl)(女性基準値:40~180μg/dl)
⑥フェリチン(男性基準値:30~300ng/ml)(女性基準値:10~210ng/ml)
(2)肝細胞の合成機能障害を反映して低値を示す:
①Alb(基準値:4~5g/dl以下)
②凝固因子(PT基準値:10~12秒、PT-INR基準値:0.9~1.1、APTT基準値:30~40秒)
③ChE(基準値:200~450U/l以下)コリンエステラーゼ
④トランスフェリン(基準値:男性190~300mg/dl、女性200~340mg/dl)
(3)肝細胞の線維化を反映して高値を示す:
①ヒアルロン酸
②Ⅳ型コラーゲン、Ⅲ型プロコラーゲンペプチド
(4)肝障害に伴う血清タンパク成分の変化を反映して高値を示すもの
①γグロブリン
・IgG(基準値:800~1700mg/dl)自己免疫性肝炎で高値
・IgM(基準値:30~200mg/dl)原発性胆汁性胆管炎で高値
・IgA(基準値:100~400mg/dl)アルコール性肝炎で高値
(5)胆汁うっ滞を反映して高値を示す:
①ALP(基準値:100~350U/L)アルカリフォスファターゼ
②γ-GTP(基準値:男性10~50U/L、女性10~30U/L)
③D-Bil ④胆汁酸 ⑤Chol
(6)肝炎ウィルス ★現在感染(ウィルスが活発に活動)中
①HBs抗原(+)
②HBe抗原(+)
③HCV-RNA(+)
★以前に感染したことがある
①HBs抗体(+)
②HCV抗体(+)
3)肝機能低下を疑う症状が出ている
・浮腫、腹水、腹痛
・黄疸
・出血傾向
・発熱
・全身倦怠感
5.目標
目標は患者さんを主語にして立てます。
・治療に専念できる。
・(手術が必要な場合)周手術期の自己管理が理解できる。
・出血傾向について理解し、転倒しないため、あざを作らないために注意して行動できる。
・(脂肪肝の場合)生活習慣を改める指導内容について理解できる。
・(アルコール性の場合)禁酒の必要性について理解できる。
・(黄疸がある場合)保湿や軟膏を適切に使用し、掻かないようにする。
6.看護計画
1)観察計画(OP)
《患者の基本データ》
・年齢
・性別
・家族構成、キーパーソン
・自宅での生活
・職業
・生活習慣
・ADL、IADL
・要介護認定
・基礎疾患、既往歴
・現在の服薬内容
・認知レベル 《肝性脳症がないか》
・意識レベル
・神経症状:羽ばたき振戦
・せん妄:活動性、非活動性
・発言
・行動
《通常との違い》
・バイタルサイン
・意識レベル、せん妄、言動
・全身倦怠感
・腹部症状:腹痛、腹満感
・便の性状:白っぽい便
・腹水
・皮膚症状:黄疸(眼球、皮膚)、かゆみ
・腹部の皮膚の菲薄化
・出血傾向:あざ
・環境変化による身体への影響:睡眠障害、頻尿、下痢・便秘など
《原因になりそうなもの》
・アルコール ・薬物:抗生剤、漢方、健康食品など
・肥満 《血液検査結果》
・正常値、異常値、経過
・AST,ALT
・胆道系酵素
・血漿タンパク
・ビリルビン
・BUN ・
・肝炎ウィルス
《治療中の場合》
・点滴管理に付随する観察:刺入部、ルート、6R
・周手術期関連:術前検査の観察、術後観察
・血液透析:ICUへの移動
・食事に関する指示:塩分制限
2)行動計画(TP)
《療養環境》
・環境整備
・肝性脳症、アルコール離脱症状などで、不穏になる可能性があるため、危険なものがないようにベッド周囲は整頓しておく。
・転倒防止に配慮された靴、衣服、環境にする。
・ナースコールが手の届く位置に置く。
・家族との面会ができるようにセッティングする。
《身体へのケア》
・不快症状(気分不快、疼痛、食欲不振など)に対するケアを行う。
・黄疸に対するかゆみ:保湿、抗ヒスタミン薬などの軟膏塗布
・皮膚は傷つけないように愛護的に接する。
・環境変化により便秘や下痢、不眠などが起きた場合には、リラクゼーションを取り入れる。
・不安を傾聴する。
・ADLが維持できるように、生活リハビリを行う。
・気分転換の活動を取り入れる。
《検査、手術期のケア》
・レントゲン、CTの際は時計などのアクセサリー、下着はつけない
・MRIの前の注意事項について確認する。金属のものを外す。
・造影剤のアレルギー反応が以前になかったか確認する。
・検査、手術、輸血の同意書があるか確認し、出棟時に携行する。
・術前検査、保清を行う。
・術後のケア(★1)
・点滴の管理を行う。6R、刺入部、ルートの確認 ・抜針部は十分に止血を行う。
・針刺し事故には十分に気を付ける。 ・血液の管理には十分に気を付ける。
3)教育計画(EP)
・検査・手術予定について説明する
・検査時の留意事項について説明する。
・皮膚症状、かゆみについて説明し、対処法を身に着けてもらう。
・(アルコール性の場合)アルコール依存症の自助グループについて情報提供する。
・食事指導の内容について理解度を確認し、必要時は補足する。
・退院後の生活について、本人・ご家族と話し、在宅での療養生活に向けた支援を行う。
ここまでお付き合いいただきありがとうございました(#^.^#) ご意見、感想などございましたら、以下のコメント欄よりお寄せください。
検査のデータについて記事を作成しています。良かったら参考にしてみてください。



