便秘(看護計画)
目次
便秘(看護計画)
いつもご覧いただきありがとうございます。
今回は便秘について考えていきます。
便秘は様々な要因で起こりえます。
食事量や内容、水分量、運動不足、出産歴、服薬内容などです。
瘦せることを目的に下剤を過剰摂取して下剤が効かなくなってしまったり便が出なくなってしまう便秘は「知覚的便秘」として別記事を作成していますので、ご参照ください。
便秘の原因を確認する前に、排便の生理についておさらいしていきます。
国家試験にも出ますので、ぜひご覧ください。
お急ぎの方は下のジャンプより目的位置に移動してください。
1.排便の生理
ここでは便塊形成は省略しています。(消化によって便形成されるまで)
排便の排出機能に焦点を当てています。
1)排便に関与する反射
①起立反射
起床時などの起き上がり時に腸が動き出して便が直腸に送られる反射。
②胃結腸反射
食事により腸が活動を開始することで起こる大蠕動(反射)。
③肛門直腸反射
直腸に便が貯留することで起こる反射。排便を促進する反射。
2)排便機能の神経支配
排便は、中枢神経(脳、脊髄)と末梢神経(自律神経、体性神経)でコントロールされている。末梢神経のうち、自律神経系では自動調節を、体制神経では任意の調節を行っている。
★排尿の指示系統は「大脳皮質(前頭葉)」→脳幹・橋「排便中枢」→仙髄「排便中枢」です。
①交感神経(下腹神経)
・直腸筋を弛緩、内肛門括約筋を収縮→排便を抑制する
②副交感神経(骨盤神経)
・直腸筋を収縮、内肛門括約筋を弛緩→排便を開始する
③体性神経(陰部神経)
・外肛門括約筋を収縮→排便の抑制をする(我慢)
3)排便のメカニズム
排尿は次の機序で成り立っています。
①直腸に便が貯まり、便の存在を脳が認知する。
直腸内圧が40~50mmHgとなり、直腸壁の伸展が起こる。
刺激が直腸壁の骨盤神経(副交感神経)を伝って仙髄の排便中枢へ伝わる。
仙髄より上行性に脳幹→視床下部→大脳へ伝達される。
大脳で便が認知される。
②排便反射が起こる(反射弓)
上位の排便中枢の興奮により、排便反射が開始される。
仙髄の排便中枢興奮により、骨盤神経(副交感神経)を通じて下行結腸とS状結腸と直腸が蠕動運動をする。→肛門へ向かって圧が高まる。
骨盤神経(副交感神経)を通じて内肛門括約筋が弛緩する(肛門が開く)。
③②の排便反射と同時に我慢もできる
大脳で排便を認知した後、排便の準備が整うまでは、体性神経(陰部神経)を通じて、外肛門括約筋を収縮させることができる。
準備が整うと任意で怒責をかけて排便行為を始めることができる。
2.便秘とは
お急ぎの方は下のジャンプより目的位置に移動してください。
健栄製薬「慢性便秘症の診断と治療」PDFファイル「プリント (kenei-pharm.com)」より引用させていただいています。
https://www.kenei-pharm.com/cms/wp-content/uploads/2018/04/shoudokukannrenn_05.pdf
自治医科大学付属病院消化器外科教授の味村俊樹先生の記載された記事でとてもわかりやすく書かれていますので、一読されることをおすすめします。
「慢性便秘症診療ガイドライン2017」では、便秘を「本来体外に排出 すべき糞便を十分量かつ快適に排出できない状 態」と定義している。(この定義は味村先生が提唱されて採用されたそうです)
よって、毎日でなくても便秘ではない(人によって排便の習慣が異なるので、定期的に且つスムーズに十分な量を排便できれば便秘ではないと考える)。
1)便秘の有病者率
平成二八年の国民生活基礎調査によると、日本における有訴者率は、男性が2.5%、女性4.6%。
年齢でみると、20~60歳の間は女性が多い(男性1%前後に対し、女性は3~4%)。60歳を過ぎると男性も増加し、80歳となると男女ともに11%近くになる。
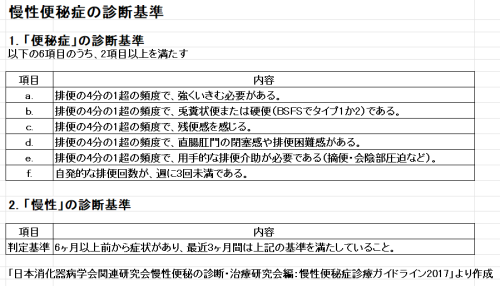
2)便秘の診断基準
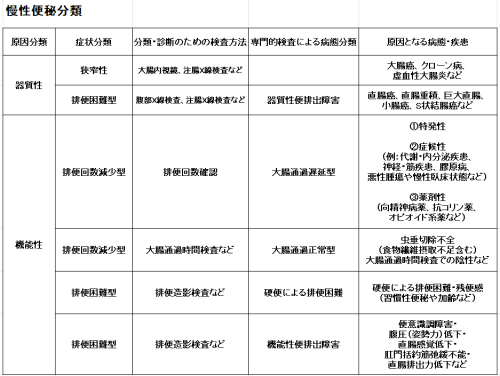
3)慢性便秘症分類
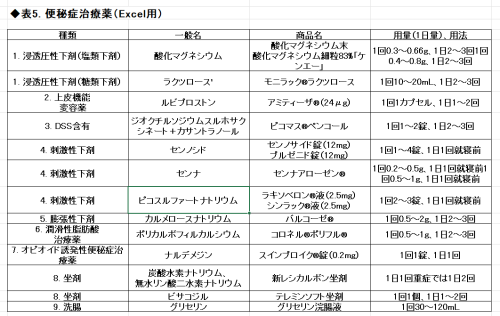
4)便秘治療薬
5)便秘治療
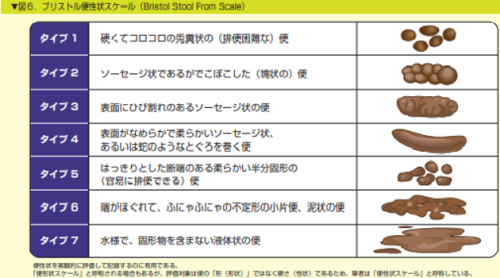
ブリストル便性状スケール3~5が目標となる。(ブリストル便性状スケール★1)
(1)から(4)の順で治療される。
(1)器質的便秘の原因となる原疾患の治療
大腸がん、虚血性大腸炎、クローン病、巨大結腸、直腸瘤、直腸重積など
(2)食事・栄養指導
食物繊維不足では、酸化マグネシウムを投与して便を柔らかくしても排便にいたらないため、食物繊維を摂取するように指導する。18~20g/日目標とする。
食事量も十分に摂取する
(3)排便習慣を整える
朝食を食べる、食後の大蠕動時に排便する、水分摂取をする、便意を我慢しない、適度に運動する、ストレスを貯めない
(4)薬物治療
(2)(3)で食事や生活習慣を整えても排便コントロールが困難な場合には薬物治療に移行する。
①第一選択は非刺激性下剤
酸化マグネシウム(浸透圧性下剤)、ビーマス(浸軟性下剤と刺激性下剤の合剤)、アミティーザ(上皮機能変容薬)、リンゼス(過敏性腸症候群治療薬)を毎日服用
②レスキューとして刺激性下剤
センノシド、ラキソベロンなど
★1 ブリストル便性状スケール
3.看護診断「便秘」の対象
《器質性便秘》
1)狭窄性:大腸がん、クローン病、虚血性大腸炎など
2)非狭窄性:巨大結腸、直腸瘤、直腸重積、巨大直腸、小腸瘤、S状結腸瘤、妊娠(子宮の増大に伴う便秘)など
《機能性便秘》
1)便回数減少型
A.大腸通過遅延型
・特発性(原因不明):ストレス
・症候性:
・過敏性腸症候群
・パーキンソン病
・糖尿病
・甲状腺機能低下症
・神経筋疾患
・膠原病
・ヒルシュスプリング病
・手術後腸閉塞(一時的)
・神経系の異常(頭部外傷、痙攣性疾患など)
・薬剤性(腸の動きを悪くする、または影響を与える)
・向精神病薬、抗うつ薬
・抗コリン薬
・オピオイド
・抗パーキンソン病薬
・麻酔薬
・化学療法
・薬剤性(水分不足)
・利尿薬
・炭酸カルシウム製剤()
B.大腸通過正常型
・経口摂取不足
・食物繊維摂取不足
・水分不足
・運動不足
・認知力低下(食事や水分を自己管理できない)
・歯の欠損(柔らかいものばかり食べてしまう(食物繊維不足)、食事量が減少してしまう)
・情緒障害、混乱、うつ
2)排便困難型
A.硬便による排便困難
・硬便による排便困難、残便感
B.機能性便排出困難
・骨盤底筋強調運動障害:出産後
・腹圧(怒責力)低下
・痔などで怒責を回避している
・直腸感覚低下
・直腸収縮力低下
4.目標設定
目標は患者さんを主語にして立てます。
・自身の排便感覚を把握できる。
・自身の排便の性状を把握できる。
・適切な水分と栄養を摂取できる。
・適度な運動を取り入れることができる。
・規則正しい生活習慣を身に着けることができる。
看護師を主語にする場合にはつぎのようになるとおもいます。
・患者が排便の自己管理ができるよう支援する。
・食習慣や運動習慣の改善を支援する。
・便が性状、回数ともに生理的な状態となることを目指して、生活習慣改善や服薬コンプライアンス獲得のための支援をする。
・便の状態がブリストル便性状スケールの3~5となるように調整する。
5.看護計画
1)観察計画《OP》
・年齢、性別
・認知機能(長谷川式20点以下、MMSE21点以下で認知症疑い)
・意識障害(せん妄など)
・精神状態(うつ、情緒障害、混乱)
・ADL、介助量(全介助、部分介助)、自己管理可能かどうか、主介護者
・神経の障害による排便障害
(・脳血管疾患・糖尿病・子宮全摘術後・骨盤内手術後・アルツハイマー病
・パーキンソン病・多発性硬化症・小脳変性症・二分脊椎症
・椎間板ヘルニア・脊柱管狭窄症)
・器質性疾患の有無
(大腸がん、クローン病、虚血性大腸炎、巨大結腸、直腸瘤、直腸重積、巨大直腸、小腸瘤、S状結腸瘤、妊娠(子宮の増大に伴う便秘)など)
・排便機能に影響を与える薬剤の内服
(抗精神病薬、抗うつ薬、抗コリン薬、オピオイド、麻酔薬、炭酸カルシウム製剤、利尿剤など)
・安静度
・運動量、運動する習慣
・運動機能低下、寝たきり
・食事量、食事内容
・水分摂取量
・食欲(逆流、嘔気など)
・嚥下機能、歯の状態
・栄養状態の参考となる血液データ(TP、ALB、TG、Hbなど)
・生活環境(自宅トイレまでの距離)・排泄環境(ポータブル、おむつ、リハパン)
・便意の有無
・排便習慣、便を我慢する習慣、排便の間隔
・腸蠕動音
・腹部膨満感
・腹部圧痛
・便の性状(兎糞、硬便)、ブリストル便性状スケール
・便の回数
・ストマの有無、ストマの状態、便の状態
・緩下剤の服用の有無、緩下剤の内容
・介助が必要な場合、看護師や家族に助けを求めることができるか
2)行動計画《TP》
・看護の原則「安全」「安楽」「自立」を念頭に置いた関わりをする。
・安全な療養生活が送れるように療養環境の整備を行う。
・医師やリハビリと連携し、患者に合った安静度の確認を行う。何をどこまで動かしていいか、どうすると危険かを確認する。
・リハビリの進行具合を確認しながら、患者にあった排泄環境を整備する。
・トイレやポータブルまでの移動で転倒が起こらないように、整頓する。
・トイレへの移動時に管類が引っ張られないように整頓する。また、管類の管理を患者に教える。
・バランスよく食事を摂取していただく。
・食物繊維の多い食品を摂取していただく。
・入れ歯の装着介助をする。
・食後は、マウスケアと入れ歯の洗浄を行う(歯肉炎予防、歯の欠損予防)。
・食事内容に嗜好があり、食物摂取が摂取できない場合には、食形態を工夫するなど、摂取してもらうための工夫をする。
・こまめな水分摂取を促す。
・嚥下機能障害のある場合には、食前に嚥下体操、唾液腺マッサージを行う。
・嚥下機能低下があり、十分な摂取量が困難な場合には、捕食をするなどで、十分な摂取量が維持できるよう工夫する。
・羞恥心(カーテンやポータブルトイレの位置)に配慮した排便環境にする。
・食後に排便のためのトイレ誘導を行う。
・排便パターンに合わせてトイレ誘導をする。(人によって排便パターンが異なるのでその人のパターンに合わせて誘導する)1日おき、夕食後、など
・排便パターン、便の性状・量、を記録する(患者自身で出来る場合には自身で行ってもらう)
・寝たきりで活動量が少なく、腸蠕動が弱い場合には、腹部マッサージ、温罨法、緩下剤使用、浣腸などで排便を促す。
・自力で排便できるように、腹部マッサージ、温罨法、緩下剤使用などで排便を促す。
・用法容量通りに座薬や浣腸を使用して排便介助を行う。
・運動を取り入れる。
・ベッド上安静や運動不可能な場合にはベッド上でROM訓練を行う。
・ストレスが強い場合には、気分転換ができるように提案する。
・メディカルソーシャルワーカーとの橋渡しをし、在宅での療養生活に必要な環境を整えてもらう。
3)教育計画《EP》
・便の形成に必要な食事内容、量について説明する。
・食物繊維を積極的に摂取するよう説明する。
・便の形成には水分摂取も必要であると説明する。
・面倒がらず入れ歯を装着して繊維質の物を摂取するように説明する。
・食後には歯磨きをするように説明する。
(歯肉炎が歯を失う原因になることも説明する)
・嚥下障害のある場合には、安全に長く摂取するために、嚥下体操をするよう説明する。
嚥下体操の方法について説明する。
・良く咀嚼するよう説明する。
・排便のためには腸を動かすための運動も必要であると説明する。
・ベッド上でできる運動について説明する。
・腹部マッサージや温罨法の方法を説明する。
・便意を感じたらできるだけ我慢しないほうがよいと説明する。
・刺激性の緩下剤を乱用しないように説明する。(3日でなければ使用するなど医師の指示に従う)
・便の性状と量を観察するように説明する。
・服薬コンプライアンスを守ってもらうようお願いする。
・便がゆるくなりすぎる、下痢になってしまったなどの場合には、医師や看護師に相談するようにお願いする。
・血便が出る、お腹が張って痛い、便が出なくなったなどの異常時は、ナースコールをするようにお願いする。在宅ならば、受診してもらう。
・手術を受ける場合には、クリニカルパスやパンフレットを用いて説明する。
・自身でトイレまで移動できるように、手すりの場所や経路を説明する。
・リハビリの進行具合を確認し、患者の体格や習慣に沿った排泄環境をどうしたらよいか、患者と話し合って決定する。
・認知障害のある患者の場合には、家族・介護者に対しても、便秘改善のための説明をする。
・ストレスも便秘の原因となるため、ストレス緩和するための方法を考えることを提案する。
・妊娠による便秘は、かかりつけの産婦人科医に相談することを提案する。
・精神的な要因のある場合には、医師へ相談し、心療内科へ紹介してもらうなど根本的な改善策を模索する。
・退院前から、自宅の排泄環境を整える。ソーシャルワーカーと連携して、ポータブルトイレを設置してもらうなどの工夫をする。
最期までご覧いただきありがとうございました。
ご意見、感想、質問などは下のコメント欄よりお寄せください。




“便秘(看護計画)” に対して3件のコメントがあります。