過体重(看護計画)
過体重(看護計画)
いつもご覧いただきありがとうございます。
今回は過体重について考えていきます。
「過体重」に似た看護診断に「肥満」という診断があります。
お手元にNANDAのある方は開いて見てください。
この診断の定義を見ますと、「過体重」を経て「肥満」になっています。
2歳未満には「肥満」が該当しませんのでご注意ください。
「過体重」や「肥満」は、放置できません。
それは皆さんがご存じの通り「生活習慣病」とよばれる「Ⅱ型糖尿病」「脂質異常症」「高血圧」の原因となるからです。これらは時間経過とともに「動脈硬化」を進行させ、動脈硬化の進行は「脳血管疾患(脳出血、脳梗塞、くも膜下出血)」や「心血管疾患(狭心症、心筋梗塞)」などの命に係わる疾患を引き起こします。
食生活の多様化や欧米化によりエネルギーの過剰となりやすい現代ですね。
共働き世帯が多く、食事も出来合いのものを活用することも多いとおもいます(我が家もそうです)。
太ったらダイエットすればいい、と思うかもしれませんが、一時的にダイエットしたからと言って、血管や細胞は簡単には正常化しません。
お子さんも大人と同様に生活習慣病をきたしますし、動脈硬化も進行します。
日々の生活が重要になるのは、すでに皆さんの知るところではありますが、おさらいしていきましょう。
まず、過体重(肥満)を測る指標からおさらいしていきましょう。
お急ぎの方は下のジャンプからどうぞ。
1.過体重(肥満)の指標
肥満の指標は、成人と小児で異なります。
国試にもでる範囲ですから確認していきましょう。
1)成人の指標
厚生労働省eヘルスネットより引用
https://www.e-healthnet.mhlw.go.jp/information/food/e-02-001.html
①BMI(Body Mass Index)
BMIとは、日本語でいうと肥満指数です。BMIは成人に対して使用します。子供は身長の変化が大きいため、BMIでは正しく評価することができません。
・計算式:
BMI=体重(kg)÷(身長(m)×身長(m))
・判定:
・低体重:18.5未満(無月経などのリスク)
・標準:18.5~25
・1度肥満:25~30未満
・2度肥満:30~35未満
・3度肥満:35~40未満
・4度肥満:40以上
※3度以上で高度肥満という
※内臓脂肪型(リンゴ型体型)の肥満は生活習慣病リスクが高い。
2)小児の指標
小児は「乳児」「幼児」「学童」でそれぞれ指標が異なります。
厚生労働省「乳幼児身体発育評価マニュアル」より一部引用しています。
https://www.niph.go.jp/soshiki/07shougai/hatsuiku/index.files/katsuyou_2021_3R.pdf
(1)乳児
①発育の程度を知る……乳児身体発育曲線(パーセンタイル曲線)を用いた体重の評価
パーセンタイル曲線は、「3」「10」「25」「50」「75」「90」「97」パーセントのどのあたりに当てはまるかを知ることができる曲線です。
下の曲線を見てください。
例えば、4か月の男の子で、7.5kgの男の子がいるとします。その子は75パーセンタイルの曲線上に位置します。この75パーセンタイルというのは、100人のお子さんを体重の少ない順に並べたとき、75番目になるという意味です。
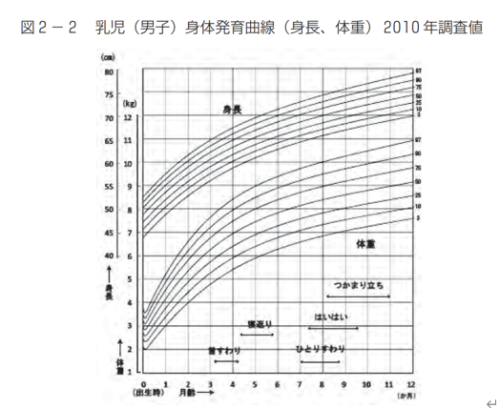
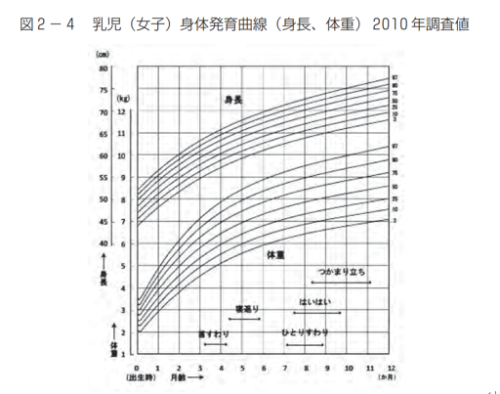
②肥満度を測る……カウプ指数:生後3か月~5歳
カウプ指数は生後3か月~5か月の乳児・幼児の身長と体重を評価する指標。
・計算式:
カウプ指数 = 体重(kg) ÷ { 身長(cm) × 身長(cm) } × 10000
・正常値:
・1歳未満:16~18
・1歳~1.5歳:15.5~17.5
・1.5歳~2歳:15~17
・2歳~5歳:14.5~16.5
・正常値以上を「肥満」、正常値以下を「やせ」と判断する。
(2)幼児(1歳以上)
①発育の程度を知る……発育曲線
乳児と同じように、年齢に応じた体重のパーセンタイル値を見ることができます。
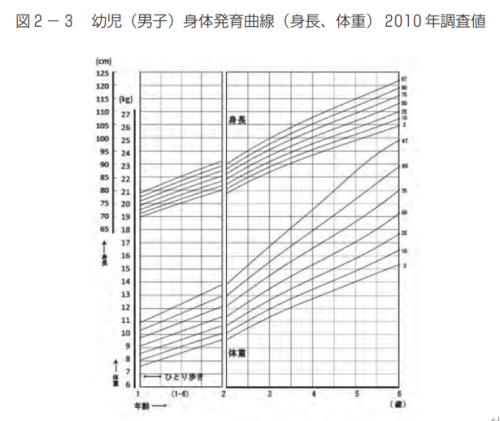
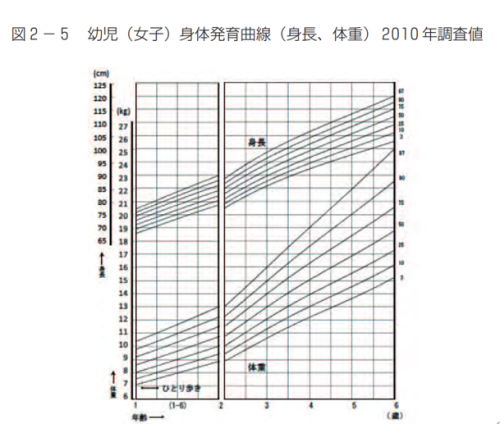
②肥満度を知る……カウプ指数(BMI):生後3か月~5歳
カウプ指数は生後3か月~5歳の乳児・幼児に対する指標。
・計算式:
カウプ指数 = 体重(kg) ÷ { 身長(cm) × 身長(cm) } × 10000
・正常値:
・1歳未満:16~18
・1歳~1.5歳:15.5~17.5
・1.5歳~2歳:15~17
・2歳~5歳:14.5~16.5
・正常値以上を「肥満」、正常値以下を「やせ」と判断する。
③肥満度:1歳~小学校入学前
「肥満度」とは、実測の体重を、標準体重と比較したときに、何%上回っているかを測るもの。
標準体重の計算は、年齢によって異なり、算出方法は2パターンあります。ここでは省略させていただきますが、小児内分泌学会HP上にわかりやすく紹介されているので、下記URLを訪れて参考になさってください。
http://jspe.umin.jp/medical/taikaku.html
・肥満度計算式:
肥満度(%)=(実測体重―標準体重)/標準体重×100
・結果の見方
・太り気味:肥満度15%以上
・やや太りすぎ:肥満度20%以上
・太りすぎ:肥満度30%以上
④BMI(カウプ指数)曲線
②で算出したカウプ指数を曲線上にあてはめ、どの位置にいるかを把握することができます。
パーセンタイル値のラインが入っていますので、座標にお子さんのBMIを書き込めば、標準よりプラスかマイナスかを把握することができます。
グラフを見ると、特徴的な曲線になっています。小児は2回やってくる成長期に身長が大きく変化するので、慎重に対する体重の比率が一定の物差しでは測れません。こうして月齢に応じて、パーセンタイル値を設けることで、その年代の標準がわかるというわけです。
ちなみに216か月は18年です。18歳までこの表を見て評価できるというわけです。
BMIの計算式は大人と同じです。カウプ指数も名前は異なりますが計算式は同じです(大人は身長をmで計算しますが、子供はcmで計算しています。下の計算式を確認してみてください。)。
・大人BMI計算式:
BMI=体重(kg)÷(身長(m)×身長(m))
・小児(5歳まで)カウプ指数計算式:
カウプ指数 = 体重(kg) ÷ (身長(cm) × 身長(cm)) × 10000
⑤身長体重曲線
身長に対する体重をみたときに標準よりプラスかマイナスかを目視できるグラフです。
自分の今の位置を確認できます。
X軸に身長が、Y軸に体重が置かれています。ここで注が必要なのは、このグラフは時系列ではないということです。その時点の位置がわかりますが、数年間の推移を把握しづらいという特徴があります。
(3)学童(6~17歳)
①肥満度:小学生~高校生
・計算式:
肥満度(%)=(実測体重―標準体重)/標準体重×100
・結果の見方
・軽度肥満:肥満度25%以上
・中等度肥満:肥満度30%以上
・高度肥満:肥満度50%以上
②ローレル指数:小学生、中学生
ローレル指数は6~15歳の小中学生の肥満を計測する指標です。130が標準です。
・計算式:
ローレル指数=体重(kg)÷(身長(cm)×身長(cm)×身長(cm))×10,000,000
・結果の見方
・やせすぎ:110未満
・やややせ:110~120
・ふつう:120~140未満
・やや太りすぎ:140~160
・太りすぎ:160以上
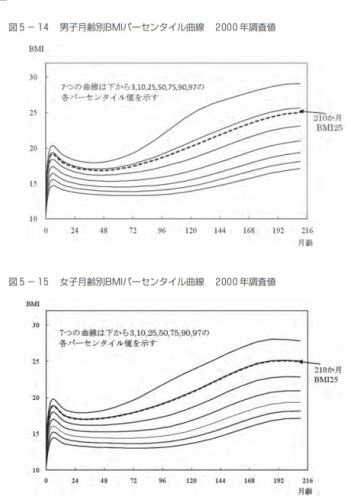
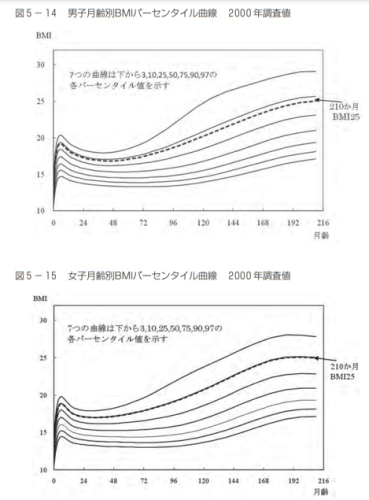
③BMIパーセンタイル曲線:18歳まで
さきほど幼児の項でもでてきた曲線です。
2.看護診断「過体重」の適応
・乳児(1歳未満):身体発育曲線で95パーセンタイル超
・幼児(1歳~小学校入学前):肥満度15%以上
・学童(小学生~高校生18歳まで):肥満度25%以上
・学童(小学生12歳まで):ローレル指数140以上
・小児(2~18歳):BMIパーセンタイル曲線で85パーセンタイル超
・成人:BMI25以上
・妊娠中の過体重:妊娠週数により増加してもよい許容範囲があるので、許容範囲を逸脱した場合は栄養指導の対象となる。
個人的には、小児はBMIパーセンタイル曲線で、成人はBMIと検査結果(採血、画像、腹囲、血圧)で見るのが、客観的に評価できるのではないかと思います。
3.目標
目標は患者さんを主語にして立てます。
・過体重の原因となる食生活を改善できる。
・適度な運動習慣を獲得できる。
・生活習慣の改善のための知識や方法を習得し実践できる。
・原疾患の治療の自己管理ができる。
・適正体重となる。
看護師を主語にする場合にはつぎのようになるとおもいます。
・患者が、過体重の原因となる食生活を改善できる。
・患者が、適度な運動習慣を獲得できる。
・患者が生活習慣の改善のための知識や方法を習得し実践できる。
・患者が(過食が生活習慣以外に原因がある場合は)原疾患の治療に前向きに望むことができる。
・患者の体重がコントロールされる。
4.看護計画
1)観察計画《OP》
食生活、運動習慣、代謝、生活スタイル(座位中心)などを把握し、どこに改善点があるかを洗い出していきましょう。
①食生活
・食事回数:一日に複数回摂取していないか、または夜にまとめて多くを食べていないか
・食事内容:
・動物性油(バター、肉などコレステロールの元になる食材)の多い食事
・盛り付け量が年齢に対して多い食事
・野菜が少ない食事
・嗜好:濃い味付け、アルコールの量
・間食:一日に何度、どんなものを食べているか
・食事と活動のバランス
②運動習慣
・ADLの低下
・麻痺による可動や運動の制限
・ひざの痛み
・疾患による歩行の異常(突進歩行、爬行など)
・仕事の内容:デスクワークなど活動量の少ない仕事
・一日の運動量、運動の内容、運動にかける時間
・一週間当たりの運動量
③疾患による食事コントロール不良
・満腹中枢(視床下部)の異常刺激による過食
・ストレス、過食症
・認知症
・バセドウ病
・糖尿病
・摂食中枢(視床下部)の異常による過食
・脳炎、脳血管疾患
・インスリン産生腫瘍(血糖値が下がってしまい常に空腹となる)
④その他
・両親が肥満:遺伝的な要因、食生活の問題
・ライフステージ:受験、就職、結婚、離婚など大きな環境変化によるストレス
・ライフイベント:転校、親との離別、死別など大きな環境の変化によるストレス
・人間関係:学童期
・自己評価が低いなど、なにかと他人と比べてストレスをためる⇒過食
(過食症には真面目で内向的な人がなりやすいらしい)
・認知機能低下による食べたことを忘れる
2)行動計画
①食事療法を支援する。
・間食を買っていないか、持ち込んでいないか、家族が差し入れていないかを確認する。
・食事制限によるストレスを傾聴する。
・食事を見守り、一口量を工夫することや、かき込まずゆっくり食べる、よく噛んで食べる咀嚼回数のアドバイスをする。
・食事に集中できる環境を整える。
(ゲームしながら、テレビを見ながらなどの「ながら」はついつい食べ過ぎてしまう。)
・食べた量を記録する。
※抗肥満薬や肥満に対する外科処置については、看護診断「肥満」で取り上げています。
②運動療法を支援する。
・医師の処方に合わせた運動を取り入れる。
・運動ができるように環境を整える。
・転倒しないように、衣服や履物を整える。
・患者が一人ではできない場合は、見守りや付き添いを行う。
その際は、励ましたり、たたえたりして自己効力感を高め、運動への意欲を高めてもらう。
運動習慣が退院後にも維持されるように支援する。
・生活リハビリの概念を取り入れ、麻痺や障害があっても動ける範囲で動けるように支援する。
3)教育計画
・管理栄養士からの指導の理解度を確認し、わからないところを補足する。
・摂取カロリーについて
・栄養バランスについて
・調理の工夫(薄味にする、揚げ物は控える)など
・食事の盛り付けは、一人ずつに盛り付けたほうが良いとアドバイスする。
(大皿で盛り付けると、それぞれがあわてて食べようとして早食いになる)
・少し小さめのお茶碗にし、多く見せる工夫をする。
・食べた食事を記録するようにアドバイスする。
・間食は控えるように説明する。
どうしても食べるときにはスナックは控え、活動量の多い日中にするなどの工夫をする。
・アルコールの量を控え、バランスの良い食事を勧める。
・日常生活の中で運動量が増やせる工夫について患者と一緒に考える。
(一駅歩く、階段を使う、動きやすい服にする、など)
・妊婦への栄養指導では、指導後の理解度を確認し、わからないところは補足する。
・原疾患の治療が必要な場合には、定期的に受診をするように説明する。


